Die koronare Herzkrankheit bezieht sich auf eine Verengung der Koronararterien, der Blutgefäße, die dem Herzen Sauerstoff und Blut zuführen. Es ist auch als Koronararterienerkrankung bekannt. Es ist eine Hauptursache für Krankheit und Tod.
Koronare Herzkrankheit (KHK) tritt normalerweise auf, wenn sich Cholesterin an den Arterienwänden ansammelt und Plaques erzeugt. Die Arterien verengen sich und reduzieren den Blutfluss zum Herzen. Manchmal kann ein Gerinnsel den Blutfluss zum Herzmuskel behindern.
CHD verursacht häufig Angina pectoris (Brustschmerzen), Kurzatmigkeit, Myokardinfarkt oder Herzinfarkt. Es ist die häufigste Form der Herzkrankheit in den Vereinigten Staaten, wo jedes Jahr 370.000 Menschen sterben.
Schnelle Fakten zur koronaren Herzkrankheit:
- 23,5 Prozent aller Todesfälle in den USA entfielen 2008 auf die koronare Herzkrankheit.
- Nach Angaben der Zentren für Krankheitskontrolle und Prävention (CDC) haben etwa 735.000 Amerikaner jedes Jahr einen Herzinfarkt.
- Warnzeichen und Symptome sind Schmerzen in der Brust oder Beschwerden und Kurzatmigkeit.
- Beispiele für koronare Herzerkrankungen umfassen Angina und Herzinfarkt.
Was ist eine koronare Herzkrankheit?
Das Herz ist ein Muskel, etwa so groß wie eine erwachsene menschliche Faust. Blut wird vom Herzen in die Lunge gepumpt, wo es Sauerstoff sammelt. Dieses sauerstoffreiche Blut wird dann durch Arterien zurück in das Herz und dann in Organe im ganzen Körper gepumpt.
Das Blut kehrt dann durch die Venen zum Herzen zurück und wird wieder in die Lunge gepumpt. Dies wird Zirkulation genannt.
Koronararterien sind das Netzwerk von Blutgefäßen des Herzens. Sie existieren auf der Oberfläche des Herzens und versorgen den Herzmuskel mit Sauerstoff. Wenn sich die Koronararterien verengen, kann die Zufuhr von sauerstoffreichem Blut zum Herzen insbesondere während körperlicher Aktivität zu gering werden.
Diese Verminderung des Blutflusses kann zunächst keine Symptome hervorrufen, aber da sich Fettablagerungen oder Plaques in den Koronararterien bilden, können Anzeichen und Symptome auftreten.
Ursachen
Es wird angenommen, dass CHD mit Verletzungen oder Schäden an der inneren Schicht einer Koronararterie beginnt.
Dieser Schaden verursacht Fettablagerungen an der Stelle der Verletzung aufzubauen. Diese Ablagerungen bestehen aus Cholesterin und anderen zellulären Abfallprodukten. Die Ansammlung wird Arteriosklerose genannt.
Wenn Stücke abbrechen oder reißen, klumpen Blutplättchen in dem Bereich und versuchen, das Blutgefäß zu reparieren. Dieser Klumpen kann die Arterie blockieren, den Blutfluss reduzieren oder blockieren und zu einem Herzinfarkt führen.
Unten ist ein 3-D-Modell von CHD, das vollständig interaktiv ist.
Erkunden Sie das Modell mit Ihrem Mauspad oder Touchscreen, um mehr über CHD zu erfahren.
Symptome
Angina
Das Folgende sind Symptome von Angina:
- Schmerzen in der Brust: Die Menschen beschreiben es als Drücken, Druck, Schwere, Anspannung, Brennen oder Schmerzen in der Brust. Es beginnt normalerweise hinter dem Brustbein. Der Schmerz breitet sich oft auf Hals, Kiefer, Arme, Schultern, Hals, Rücken oder sogar die Zähne aus.
- Ähnliche Symptome: Andere Symptome sind Verdauungsstörungen, Sodbrennen, Schwäche, Schwitzen, Übelkeit, Krämpfe und Kurzatmigkeit.
Es gibt mehrere Hauptarten von Angina:
- Stabile Angina pectoris: Die Beschwerden können für kurze Zeit anhalten und sich wie Gas oder Verdauungsstörungen anfühlen. Es passiert, wenn das Herz härter als gewöhnlich arbeitet, etwa während des Trainings. Es hat ein regelmäßiges Muster. Es kann Monate oder Jahre dauern. Ruhe oder Medikamente können die Symptome lindern.
- Instabile Angina: Dies wird oft durch Blutgerinnsel in der Koronararterie verursacht. Es kommt in Ruhe vor, es ist überraschend, es dauert länger und es kann sich im Laufe der Zeit verschlechtern.
- Variante Angina: Dieser Typ tritt in Ruhe auf und ist in der Regel schwerwiegend. Es kommt vor, wenn es in einer Arterie einen Krampf gibt, der dazu führt, dass sie sich zusammenzieht und verengt, wodurch die Blutzufuhr zum Herzen unterbrochen wird. Zu den Auslösern gehören Kälte, Stress, Medikamente, Rauchen oder Kokainkonsum.
Kurzatmigkeit (Dyspnoe)
CHD kann zu Kurzatmigkeit führen. Wenn das Herz und andere Organe zu wenig Sauerstoff bekommen, kann der Patient anfangen zu keuchen. Jede Anstrengung kann sehr ermüdend sein.
Herzinfarkt
Ein Herzinfarkt oder Myokardinfarkt tritt auf, wenn der Herzmuskel nicht genug Blut und somit Sauerstoff hat. Der Muskel stirbt und ein Herzinfarkt tritt auf.
Ein Herzinfarkt tritt häufig auf, wenn sich ein Blutgerinnsel aus einer Plaque in einer der Koronararterien entwickelt. Das Blutgerinnsel kann, wenn es groß genug ist, die Blutversorgung des Herzens stoppen. Das Blutgerinnsel ist als Koronarthrombose bekannt.
Symptome eines Herzinfarkts sind:
- Beschwerden in der Brust und leichte Schmerzen oder Schmerzen in der Brust
- Husten
- Schwindel
- Kurzatmigkeit
- Gesicht scheint grau
- ein allgemeines Gefühl der Unwohlsein und Angst, dass das Leben zu einem Ende kommt
- Übelkeit und Erbrechen
- Unruhe
- Schweiß und klamme Haut
Das erste Symptom ist normalerweise Brustschmerzen, die sich auf den Hals, Kiefer, Ohren, Arme und Handgelenke und möglicherweise die Schulterblätter, den Rücken oder den Bauch ausbreitet.
Das Ändern der Position, das Ausruhen oder das Liegen bringt keine Erleichterung. Der Schmerz ist oft konstant, aber er kann kommen und gehen. Es kann von ein paar Minuten bis zu vielen Stunden dauern.
Ein Herzinfarkt ist ein medizinischer Notfall. Dies kann zu Tod oder dauerhaften Schäden am Herzmuskel führen. Wenn jemand Anzeichen eines Herzinfarkts hat, ist es wichtig, unverzüglich die Notfalldienste anzurufen.
Behandlung
CHD kann nicht geheilt werden, aber mit der heutigen Technologie kann es effektiv verwaltet werden.
Die Behandlung beinhaltet Änderungen des Lebensstils und möglicherweise einige medizinische Verfahren und Medikamente.
Lifestyle-Empfehlungen umfassen das Rauchen aufzugeben, eine gesunde Ernährung zu essen und regelmäßig Sport zu treiben.
Medikamente enthalten:
- Statine: Dies sind die einzigen Medikamente, die nachweislich einen positiven Einfluss auf das Outcome bei KHK haben, aber wenn eine Person eine andere zugrunde liegende Cholesterinstörung hat, funktionieren sie möglicherweise nicht.
- Low-Dose Aspirin: Dies reduziert die Blutgerinnung, verringert das Risiko von Angina oder einen Herzinfarkt.
- Betablocker: Kann verwendet werden, um den Blutdruck und die Herzfrequenz zu senken, besonders bei einer Person, die bereits einen Herzinfarkt erlitten hat.
- Nitroglycerinpflaster, -sprays oder -tabletten: Diese kontrollieren den Brustschmerz, indem sie die Herznachfrage durch Verbreiterung der Koronararterien reduzieren.
- Angiotensin-Converting-Enzym (ACE) -Inhibitoren: Diese senken den Blutdruck und helfen, das Fortschreiten der KHK zu verlangsamen oder zu stoppen.
- Kalziumkanalblocker: Dies erweitert die Koronararterien, ermöglicht einen stärkeren Blutfluss zum Herzen und reduziert Bluthochdruck.
Chirurgie
Eine Operation kann verstopfte Arterien öffnen oder ersetzen, wenn die Blutgefäße sehr eng geworden sind oder wenn die Symptome nicht auf Medikamente ansprechen:
- Laserchirurgie: Hierbei werden mehrere kleine Löcher im Herzmuskel gebildet, die die Bildung neuer Blutgefäße fördern.
- Koronare Bypass-Operation: Der Chirurg verwendet ein Blutgefäß aus einem anderen Teil des Körpers, um ein Transplantat zu erstellen, das die blockierte Arterie umgehen kann. Das Transplantat kann aus dem Bein oder einer inneren Brustwandarterie kommen.
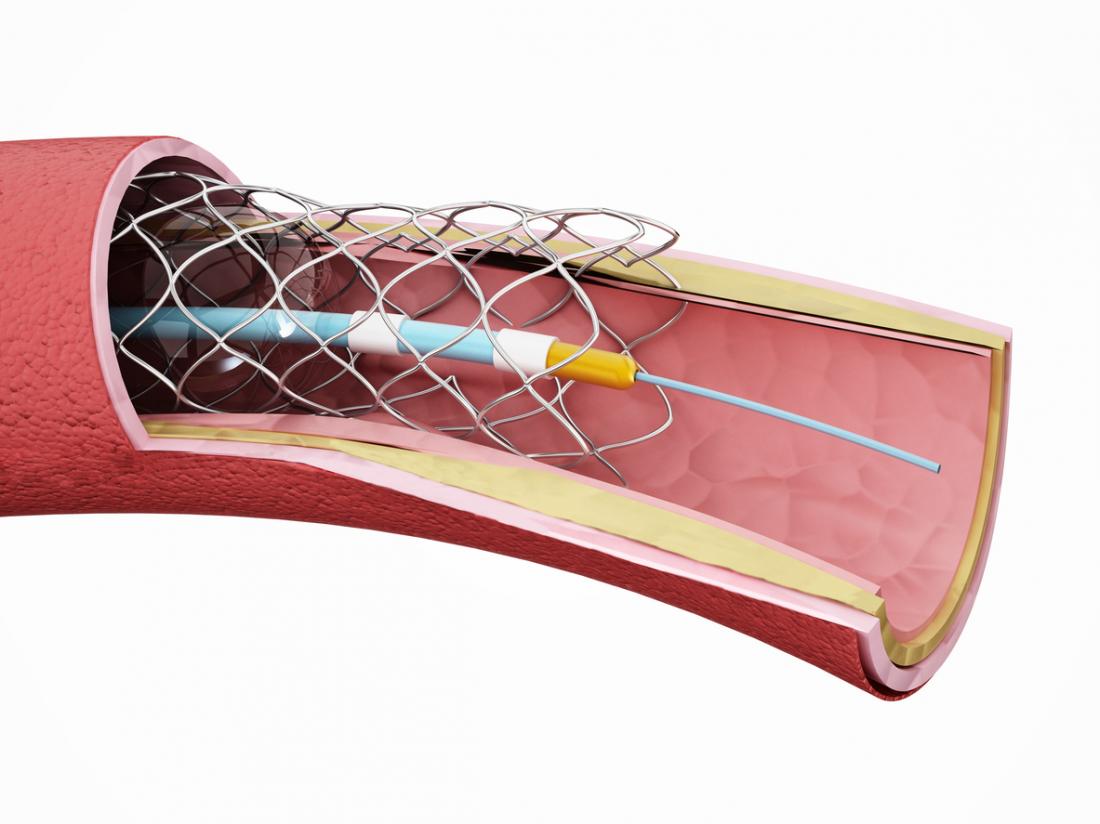
- Angioplastie und Stent-Platzierung: Ein Katheter wird in den verengten Teil der Arterie eingeführt. Ein entleerter Ballon wird durch den Katheter zum betroffenen Bereich geführt. Wenn der Ballon aufgeblasen ist, komprimiert er die Fettablagerungen gegen die Arterienwände. Ein Stent oder ein Gewebeschlauch kann in der Arterie verbleiben, um ihn offen zu halten.
In seltenen Fällen kann eine Herztransplantation durchgeführt werden, wenn das Herz schwer beschädigt ist und die Behandlung nicht funktioniert.
Verhütung
Die Kontrolle des Blutcholesterinspiegels reduziert das Risiko von KHK. Es kann helfen, körperlich aktiv zu sein, den Alkoholkonsum zu begrenzen, Tabak zu vermeiden und eine gesunde Ernährung mit reduziertem Zucker und Salz zu konsumieren.
Menschen mit KHK oder Diabetes sollten sicherstellen, dass sie diese Zustände unter Einhaltung der Empfehlungen des Arztes kontrollieren.
Risikofaktoren
Rauchen erhöht das Risiko. Tabak kann:
- Entzündungen verstärken und mehr Cholesterin in den Herzkranzgefäßen ablagern.
- Eine Frau, die 20 Zigaretten am Tag raucht, erkrankt sechsmal häufiger an KHK als eine Frau, die nie geraucht hat.
- Männer, die regelmäßig rauchen, erkranken dreimal häufiger als Männer, die nie geraucht haben.
Die folgenden Faktoren erhöhen das Risiko:
- Mit zunehmendem Alter steigt das Risiko.
- Männer erkranken häufiger an KHK, obwohl das Risiko für Frauen vor allem nach der Menopause nach wie vor signifikant ist.
- Wenn ein Elternteil vor dem 60. Lebensjahr eine KHK entwickelt hat, erhöht sich das Risiko der Entwicklung einer KHK.
- Unkontrollierter Bluthochdruck oder Bluthochdruck führt zu einer Verdickung und Verengung der Arterien, wodurch der Blutfluss reduziert wird.
- Hoher Cholesterinspiegel im Blut erhöht die Wahrscheinlichkeit von Plaqueaufbau, und dies macht Atherosklerose wahrscheinlicher.
- Bewegungsmangel erhöht das Risiko, ebenso wie schlechte Ernährung, einschließlich Verzehr von verarbeitetem Fleisch, Transfetten und Fastfood.
- Langfristiger emotionaler und mentaler Stress wurde mit Arterienschädigungen in Verbindung gebracht.
- Komponenten des metabolischen Syndroms wie Diabetes Typ II und Adipositas sind mit einem höheren Risiko für die Entwicklung einer KHK verbunden.
Einige Risikofaktoren sind nicht auf den Lebensstil bezogen. Diese können beinhalten:
- Hoher Gehalt an Homocystein, einer Aminosäure, die vom Körper produziert wird. Studien haben es mit einer höheren Inzidenz von KHK in Verbindung gebracht.
- Hoher Gehalt an Fibrinogen, einem Blutprotein, das am Blutgerinnungsprozess beteiligt ist. Überschüssige Mengen können die Verklumpung von Blutplättchen fördern, was zur Bildung von Blutgerinnseln führt.
Hohe Lipoproteinspiegel wurden mit einem erhöhten Risiko für kardiovaskuläre Erkrankungen und koronare Herzkrankheit in Verbindung gebracht.
Diagnose
Körperliche Untersuchung, Anamnese und eine Reihe von Tests können helfen, CHD zu diagnostizieren, einschließlich:
- Elektrokardiogramm (EKG): Dies zeichnet die elektrische Aktivität und Rhythmen des Herzens auf.
- Holter-Monitor: Dies ist ein tragbares Gerät, das der Patient 2 Tage oder länger unter seiner Kleidung trägt. Es zeichnet alle elektrischen Aktivitäten des Herzens auf, einschließlich der Herzschläge.
- Echokardiogramm: Dies ist eine Ultraschalluntersuchung, die das pumpende Herz überprüft. Es verwendet Schallwellen, um ein Videobild bereitzustellen.
- Stresstest: Dies kann die Verwendung eines Laufbandes oder eines Medikaments beinhalten, das das Herz belastet.
- Koronarkatheterisierung: Ein Farbstoff wird in die Herzarterien durch einen Katheter injiziert, der durch eine Arterie, häufig im Bein oder Arm, zu den Arterien im Herzen geführt wird. Ein Röntgenbild detektiert dann schmale Flecken oder Blockierungen, die durch den Farbstoff aufgedeckt werden.
- CT-Scans: Diese helfen dem Arzt, die Arterien zu visualisieren, Kalzium in Fettablagerungen zu erkennen, die Koronararterien verengen, und andere Herzanomalien zu charakterisieren.
- Nuclear Ventriculography: Dies verwendet Tracer oder radioaktive Materialien, um die Herzkammern zu zeigen. Das Material wird in die Vene injiziert. Es haftet an roten Blutkörperchen und geht durch das Herz. Spezielle Kameras oder Scanner verfolgen die Bewegung des Materials.
- Bluttests: Diese können Blutcholesterinspiegel messen, besonders bei Menschen, die älter als 40 Jahre alt sind, eine Familienanamnese mit Herz- oder Cholesterol-bedingten Zuständen haben, übergewichtig sind und Bluthochdruck oder eine andere Erkrankung, wie eine Unterfunktion der Schilddrüse, haben oder irgendein Zustand, der den Blutspiegel von Cholesterin erhöhen kann.








