Brustkrebs ist der häufigste invasive Krebs bei Frauen und die zweithäufigste Ursache für Krebstod bei Frauen nach Lungenkrebs.
Fortschritte bei Screening und Behandlung haben die Überlebensraten seit 1989 dramatisch verbessert. In den Vereinigten Staaten (USA) gibt es etwa 3,1 Millionen Brustkrebsüberlebende. Die Wahrscheinlichkeit, dass eine Frau an Brustkrebs stirbt, liegt bei 1 zu 37 oder 2,7 Prozent.
Im Jahr 2017 werden bei Frauen rund 252, 710 neue Diagnosen von Brustkrebs erwartet, und etwa 40.610 Frauen werden wahrscheinlich an der Krankheit sterben.
Das Bewusstsein für die Symptome und die Notwendigkeit eines Screenings sind wichtige Möglichkeiten, das Risiko zu verringern.
Brustkrebs kann auch Männer betreffen, aber dieser Artikel konzentriert sich auf Brustkrebs bei Frauen.
Schnelle Fakten über Brustkrebs:
Hier sind einige wichtige Punkte über Brustkrebs. Mehr Details finden Sie im Hauptartikel.
- Brustkrebs ist die häufigste Krebserkrankung bei Frauen.
- Symptome sind ein Knoten oder eine Verdickung der Brust und Veränderungen der Haut oder der Brustwarze.
- Risikofaktoren können genetisch bedingt sein, aber einige Lebensstilfaktoren, wie Alkoholkonsum, machen es wahrscheinlicher.
- Eine Reihe von Behandlungen ist verfügbar, einschließlich Operation, Strahlentherapie und Chemotherapie.
- Viele Brustklumpen sind nicht krebsartig, aber jede Frau, die wegen eines Klumpens oder einer Veränderung besorgt ist, sollte einen Arzt aufsuchen.
Symptome
Die ersten Symptome von Brustkrebs sind in der Regel ein Bereich von verdicktem Gewebe in der Brust oder ein Knoten in der Brust oder in einer Achselhöhle.
Andere Symptome sind:
- ein Schmerz in den Achselhöhlen oder der Brust, der sich mit dem monatlichen Zyklus nicht ändert
- Lochfraß oder Rötung der Haut der Brust, wie die Haut einer Orange
- ein Ausschlag um oder an einem der Brustwarzen
- eine Entladung von einer Brustwarze, die möglicherweise Blut enthält
- eine versunkene oder invertierte Brustwarze
- eine Veränderung der Größe oder Form der Brust
- Peeling, Abblättern oder Schuppung der Haut an der Brust oder Brustwarze
Die meisten Knoten sind nicht bösartig, aber Frauen sollten sie von einem Arzt untersuchen lassen.
Bühnen
Je nach Größe des Tumors und je nachdem, ob er sich in Lymphknoten oder andere Teile des Körpers ausgebreitet hat, wird der Krebs inszeniert.
Es gibt verschiedene Möglichkeiten, Brustkrebs zu inszenieren. Ein Weg ist von Stufe 0 bis 4, aber diese können in kleinere Stufen unterteilt werden.
Stadium 0: Als duktales Karzinom in situ (DCIS) bekannt, sind die Zellen auf einen Gang beschränkt und haben das umliegende Gewebe nicht befallen.
Stadium 1: Zu Beginn dieses Stadiums ist der Tumor bis zu 2 Zentimeter (cm) breit und hat keine Lymphknoten betroffen.
Stadium 2: Der Tumor ist 2 cm breit und hat begonnen, sich auf nahe gelegene Knoten auszubreiten.
Stadium 3: Der Tumor ist bis zu 5 cm breit und hat sich möglicherweise in einige Lymphknoten ausgebreitet.
Stadium 4: Der Krebs hat sich auf entfernte Organe ausgebreitet, insbesondere auf Knochen, Leber, Gehirn oder Lunge.
Ursachen
Nach der Pubertät besteht die Brust einer Frau aus Fett, Bindegewebe und Tausenden von Läppchen, winzigen Drüsen, die Milch zum Stillen produzieren. Winzige Röhren oder Kanäle tragen die Milch in Richtung Brustwarze.
Bei Krebs vermehren sich die Körperzellen unkontrolliert. Es ist das übermäßige Zellwachstum, das Krebs verursacht.
Brustkrebs beginnt normalerweise in der inneren Auskleidung der Milchgänge oder der Läppchen, die sie mit Milch versorgen. Von dort kann es sich auf andere Teile des Körpers ausbreiten.
Risikofaktoren
Die genaue Ursache bleibt unklar, aber einige Risikofaktoren machen es wahrscheinlicher. Einige davon sind vermeidbar.
1. Alter
Das Risiko steigt mit dem Alter. Mit 20 Jahren ist die Wahrscheinlichkeit, im nächsten Jahrzehnt an Brustkrebs zu erkranken, 0,6 Prozent. Im Alter von 70 Jahren steigt diese Zahl auf 3,84 Prozent.
2. Genetik
Wenn ein naher Verwandter Brustkrebs hat oder hatte, ist das Risiko höher.
Frauen, die die Gene BRCA1 und BRCA2 tragen, haben ein höheres Risiko, an Brustkrebs, Eierstockkrebs oder beidem zu erkranken. Diese Gene können vererbt werden. TP53 ist ein weiteres Gen, das mit einem größeren Brustkrebsrisiko verbunden ist.
3. Eine Geschichte von Brustkrebs oder Brustklumpen
Frauen, die zuvor an Brustkrebs erkrankt waren, haben häufiger eine erneute Erkrankung als Frauen, bei denen die Krankheit noch nicht aufgetreten ist.
Einige Arten von gutartigen oder nicht-krebsartigen Brustversteifungen erhöhen die Wahrscheinlichkeit, später an Krebs zu erkranken. Beispiele umfassen atypische duktale Hyperplasie oder lobuläres Karzinom in situ.
4. Dichtes Brustgewebe
Brustkrebs entwickelt sich eher in Brustgewebe mit höherer Dichte.
5. Östrogen-Exposition und Stillen
Östrogen für einen längeren Zeitraum ausgesetzt scheint das Risiko von Brustkrebs zu erhöhen.
Dies könnte auf Anfangsperioden früher zurückzuführen sein oder später als durchschnittlich in die Menopause eintreten. Zwischen diesen Zeiten sind die Östrogenspiegel höher.
Das Stillen, insbesondere seit über einem Jahr, scheint die Wahrscheinlichkeit zu verringern, an Brustkrebs zu erkranken, möglicherweise weil die Schwangerschaft, die mit dem Stillen einhergeht, die Exposition gegenüber Östrogen verringert.
6. Körpergewicht
Frauen, die nach der Menopause übergewichtig sind oder Adipositas haben, können ein höheres Risiko haben, an Brustkrebs zu erkranken, möglicherweise aufgrund höherer Östrogenspiegel. Hohe Zuckeraufnahme kann ebenfalls ein Faktor sein.
7. Alkoholkonsum
Eine höhere Rate des regelmäßigen Alkoholkonsums scheint eine Rolle zu spielen. Studien haben gezeigt, dass Frauen, die mehr als 3 Getränke pro Tag konsumieren, ein 1,5-fach höheres Risiko haben.
8. Strahlungsexposition
Eine Strahlenbehandlung für einen Krebs, der kein Brustkrebs ist, erhöht das Risiko von Brustkrebs im späteren Leben.
9. Hormonbehandlungen
Die Verwendung von Hormonersatztherapie (HRT) und oralen Antibabypillen wurden aufgrund von erhöhten Östrogenspiegeln mit Brustkrebs in Verbindung gebracht.
10. Berufliche Gefahren
Im Jahr 2012 kamen die Forscher zu dem Schluss, dass die Exposition gegenüber bestimmten Karzinogenen und endokrinen Disruptoren, beispielsweise am Arbeitsplatz, mit Brustkrebs in Verbindung gebracht werden könnte.
Im Jahr 2007 schlugen Wissenschaftler vor, dass Nachtschichten in der Nacht das Brustkrebsrisiko erhöhen könnten. Jüngere Studien kommen zu dem Schluss, dass dies unwahrscheinlich ist.
Kosmetische Implantate und Brustkrebs Überleben
Frauen mit kosmetischen Brustimplantaten, bei denen Brustkrebs diagnostiziert wird, haben ein höheres Risiko, an der Krankheit zu sterben, und eine um 25 Prozent höhere Wahrscheinlichkeit, zu einem späteren Zeitpunkt diagnostiziert zu werden, verglichen mit Frauen ohne Implantate.
Dies könnte daran liegen, dass die Implantate während des Screenings Krebs maskieren oder dass die Implantate Veränderungen im Brustgewebe verursachen. Mehr Forschung ist erforderlich.
Typen
Brustkrebs kann sein:
- Duktales Karzinom: Dies beginnt im Milchgang und ist der häufigste Typ.
- Lobuläres Karzinom: Dies beginnt in den Lobuli.
Invasiver Brustkrebs ist, wenn die Krebszellen aus dem Inneren der Läppchen oder Gänge ausbrechen und in der Nähe von Gewebe eindringen, was die Wahrscheinlichkeit einer Ausbreitung auf andere Teile des Körpers erhöht.
Nicht-invasiver Brustkrebs ist, wenn der Krebs noch in seinem Ursprungsort ist und nicht ausgebrochen ist. Diese Zellen können sich jedoch zu invasivem Brustkrebs entwickeln.
Brustkrebs kann auch Männer betreffen, ist aber bei Männern seltener als bei Frauen.
Diagnose
Eine Diagnose tritt häufig als Ergebnis einer Routineuntersuchung auf, oder wenn eine Frau ihren Arzt nach dem Aufspüren von Symptomen anspricht.
Einige diagnostische Tests und Verfahren helfen, eine Diagnose zu bestätigen.
Brustuntersuchung
Der Arzt überprüft die Brust des Patienten auf Knoten und andere Symptome.
Die Patientin wird gebeten, mit ihren Armen in verschiedenen Positionen zu sitzen oder zu stehen, etwa über ihrem Kopf und an ihren Seiten.
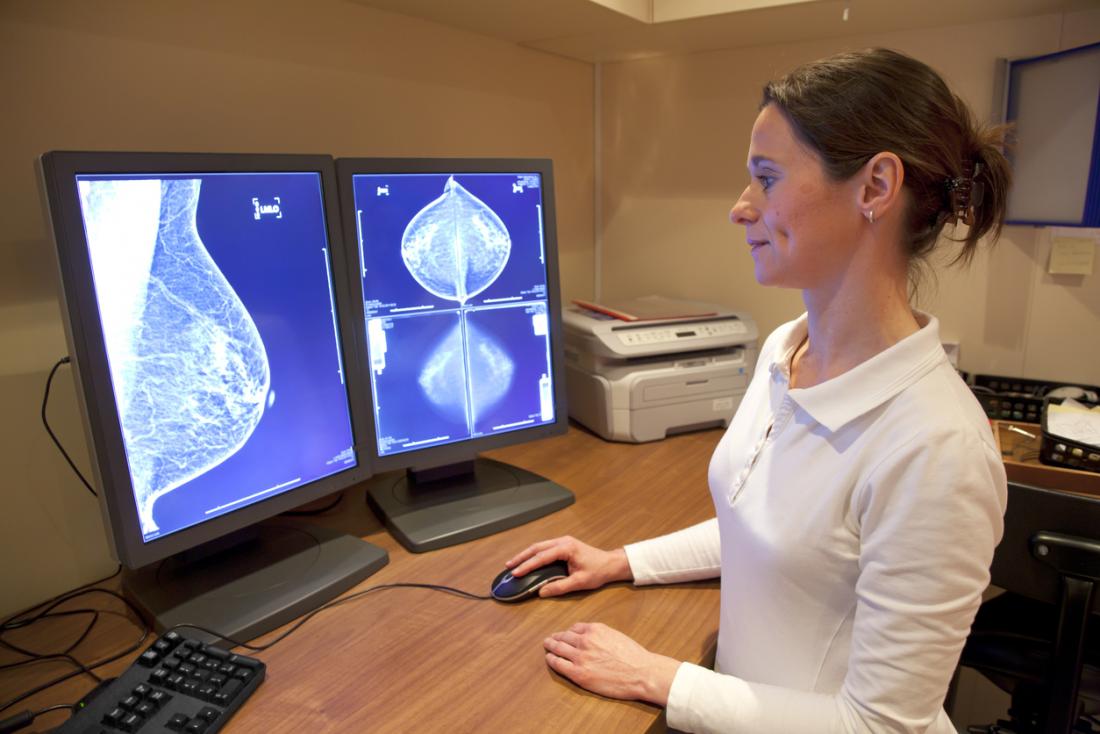
Bildgebende Tests
Ein Mammogramm ist eine Art von Röntgenaufnahme, die üblicherweise für das anfängliche Brustkrebs-Screening verwendet wird. Es erzeugt Bilder, die helfen können, Klumpen oder Anomalien zu erkennen.
Auf ein verdächtiges Ergebnis kann eine weitere Diagnose folgen. Die Mammographie zeigt jedoch manchmal einen verdächtigen Bereich, der kein Krebs ist. Dies kann zu unnötigem Stress und manchmal zu Interventionen führen.
Eine Ultraschalluntersuchung kann helfen, zwischen einer festen Masse oder einer mit Flüssigkeit gefüllten Zyste zu unterscheiden.
Bei einer MRT-Untersuchung wird ein Farbstoff in den Patienten injiziert, um herauszufinden, wie weit sich der Krebs ausgebreitet hat.
Biopsie
Eine Gewebeprobe wird zur Laboranalyse chirurgisch entfernt. Dies kann zeigen, ob die Zellen krebsartig sind, und wenn ja, welche Art von Krebs es ist, einschließlich, ob der Krebs hormonsensitiv ist oder nicht.
Die Diagnose beinhaltet auch das Staging des Krebses, um Folgendes festzustellen:
- die Größe eines Tumors
- wie weit hat es sich ausgebreitet
- ob es invasiv oder nicht-invasiv ist
- ob es Metastasen gebildet hat, oder sich auf andere Teile des Körpers ausgebreitet hat
Die Stadieneinteilung beeinflusst die Heilungschancen und hilft bei der Entscheidung für die besten Behandlungsmöglichkeiten.
Behandlung
Die Behandlung wird abhängen von:
- die Art von Brustkrebs
- das Stadium des Krebses
- Empfindlichkeit gegenüber Hormonen
- Alter, allgemeine Gesundheit und Vorlieben des Patienten
Die wichtigsten Optionen umfassen:
- Strahlentherapie
- Chirurgie
- biologische Therapie oder gezielte medikamentöse Therapie
- Hormontherapie
- Chemotherapie
Faktoren, die die Wahl beeinflussen, umfassen das Stadium des Krebses, andere medizinische Bedingungen und individuelle Vorlieben.
Chirurgie
Wenn eine Operation erforderlich ist, hängt die Wahl von der Diagnose und der Person ab.
Lumpektomie: Durch die Entfernung des Tumors und eines kleinen Rands gesunden Gewebes kann die Ausbreitung des Krebses verhindert werden. Dies kann eine Option sein, wenn der Tumor klein ist und wahrscheinlich leicht von dem umgebenden Gewebe zu trennen ist.
Mastektomie: Einfache Mastektomie umfasst die Entfernung der Läppchen, Gänge, Fettgewebe, Brustwarze, Warzenhof und einige Haut. Radikale Mastektomie entfernt auch Muskeln von der Brustwand und den Lymphknoten in der Achselhöhle.
Sentinel-Node-Biopsie: Die Entfernung eines Lymphknotens kann die Ausbreitung des Krebses verhindern, denn wenn Brustkrebs einen Lymphknoten erreicht, kann er sich weiter durch das lymphatische System in andere Teile des Körpers ausbreiten.
Axillare Lymphknotendissektion: Befinden sich Krebszellen an einem Knoten, der Sentinel-Knoten genannt wird, kann der Chirurg empfehlen, mehrere Nymphenknoten in der Achselhöhle zu entfernen, um die Ausbreitung der Krankheit zu verhindern.
Rekonstruktion: Nach einer Brustoperation kann die Rekonstruktion die Brust nachbilden, so dass sie der anderen Brust ähnelt. Dies kann gleichzeitig mit einer Mastektomie oder zu einem späteren Zeitpunkt erfolgen. Der Chirurg kann ein Brustimplantat oder Gewebe von einem anderen Teil des Körpers des Patienten verwenden.
Strahlentherapie
Kontrollierte Strahlendosen zielen auf den Tumor, um die Krebszellen zu zerstören. Etwa einen Monat nach der Operation kann es zusammen mit einer Chemotherapie alle verbleibenden Krebszellen abtöten.
Jede Sitzung dauert ein paar Minuten, und der Patient kann drei bis fünf Sitzungen pro Woche für 3 bis 6 Wochen benötigen, abhängig von dem Ziel und dem Ausmaß des Krebses.
Die Art des Brustkrebses bestimmt, welche Art von Strahlentherapie, wenn überhaupt, am besten geeignet ist.
Nebenwirkungen sind Müdigkeit, Lymphödem, Verdunkelung der Brusthaut und Reizung der Brusthaut.
Chemotherapie
Medikamente, die als zytotoxische Medikamente bekannt sind, können verwendet werden, um Krebszellen zu töten, wenn ein hohes Risiko für ein Wiederauftreten oder eine Ausbreitung besteht. Dies wird als adjuvante Chemotherapie bezeichnet.
Wenn der Tumor groß ist, kann vor der Operation eine Chemotherapie verabreicht werden, um den Tumor zu verkleinern und seine Entfernung zu erleichtern. Dies wird als neoadjuvante Chemotherapie bezeichnet.
Chemotherapie kann auch Krebs behandeln, der Metastasen gebildet hat, oder sich auf andere Teile des Körpers ausbreiten, und es kann einige Symptome reduzieren, besonders in den späteren Stadien.
Es kann verwendet werden, um die Östrogenproduktion zu reduzieren, da Östrogen das Wachstum einiger Brustkrebse fördern kann.
Zu den Nebenwirkungen zählen Übelkeit, Erbrechen, Appetitlosigkeit, Müdigkeit, Mundschmerzen, Haarausfall und eine leicht erhöhte Anfälligkeit für Infektionen. Medikamente können helfen, viele davon zu kontrollieren.
Hormon blockierende Therapie
Die hormonblockierende Therapie wird eingesetzt, um bei hormonsensitiven Mammakarzinomen ein Wiederauftreten zu verhindern. Diese werden oft als Östrogen-rezeptiver (ER) positiver und Progesteron-Rezeptor (PR) positiver Krebs bezeichnet.
Eine Hormonblockade-Therapie wird normalerweise nach der Operation angewendet, aber manchmal kann sie vorher verwendet werden, um den Tumor zu verkleinern.
Es kann die einzige Option für Patienten sein, die sich keiner Operation, Chemotherapie oder Strahlentherapie unterziehen können.
Die Wirkung hält normalerweise bis zu 5 Jahre nach der Operation an. Die Behandlung hat keine Auswirkungen auf Krebsarten, die nicht hormonempfindlich sind.
Beispiele beinhalten:
- Tamoxifen
- Aromatase-Inhibitoren
- Ovarialablation oder Unterdrückung
- ein Luteinisierungshormon-Releasing-Hormon-Agonist (LHRHa) Droge namens Goserelin, um die Eierstöcke zu unterdrücken
Hormonbehandlung kann die zukünftige Fruchtbarkeit einer Frau beeinflussen.
Biologische Behandlung
Gezielte Medikamente zerstören bestimmte Arten von Brustkrebs. Beispiele umfassen Trastuzumab (Herceptin), Lapatinib (Tykerb) und Bevacizumab (Avastin). Diese Drogen werden alle für verschiedene Zwecke verwendet.
Behandlungen für Brust- und andere Krebsarten können schwerwiegende Nebenwirkungen haben.
Der Patient sollte mit einem Arzt die damit verbundenen Risiken und Möglichkeiten zur Minimierung der negativen Auswirkungen bei der Entscheidung über die Behandlung besprechen.
Ausblick
Mit der Behandlung hat eine Frau, die eine Diagnose von Brustkrebs im Stadium 0 oder 1 erhält, eine Überlebenschance von nahezu fast 100 Prozent für mindestens 5 Jahre.
Wenn die Diagnose in Stadium 4 gestellt wird, beträgt die Chance, weitere 5 Jahre zu überleben, etwa 22 Prozent.
Regelmäßige Kontrollen und Screening können helfen, Symptome frühzeitig zu erkennen. Frauen sollten ihre Möglichkeiten mit einem Arzt besprechen.
Verhütung
Es gibt keinen sicheren Weg, Brustkrebs zu verhindern, aber einige Entscheidungen zum Lebensstil können das Risiko von Brust- und anderen Krebsarten signifikant senken.
Diese beinhalten:
- Vermeidung von übermäßigem Alkoholkonsum
- nach einer gesunden Diät mit viel frischem Obst und Gemüse
- genug Übung bekommen
- Aufrechterhaltung eines gesunden Body-Mass-Index (BMI)
Frauen sollten sorgfältig über ihre Optionen für das Stillen und den Einsatz von HRT nach der Menopause nachdenken, da diese das Risiko beeinflussen können.
Präventive Chirurgie ist eine Option für Frauen mit hohem Risiko.








